Polymyalgia rheumatica
- Autor(en): N. Marty, E. Gysling
- pharma-kritik-Jahrgang 40
, Nummer 5, PK1053
Redaktionsschluss: 30. September 2018
DOI: https://doi.org/10.37667/pk.2018.1053 - PDF-Download der Printversion dieser pharma-kritik Nummer
Die Polymyalgia rheumatica ist eine bei älteren Menschen häufig vorkommende entzündliche Erkrankung bisher unbekannter Ursache. Mehrere neue Übersichten befassen sich mit den aktuellen Behandlungsoptionen.(1-3) Im Folgenden sind die wichtigsten Punkte aus diesen Texten zusammengefasst.
Häufigkeit und Pathogenese
Nach der rheumatoiden Arthritis ist die Polymyalgia rheumatica insgesamt die zweithäufigste rheumatische Autoimmunerkrankung.(2) Bei Personen unter 50 Jahren kommt sie sehr selten vor, im Alter über 50 Jahren ist sie aber noch häufiger als die rheumatoide Arthritis. Der Gipfel der Inzidenz liegt in der Altersgruppe zwischen 70 und 79 Jahren. Mehr als zwei Drittel der Betroffenen sind Frauen.(1)
Die Polymyalgie kommt am häufigsten in den nördlichen, insbesondere in den skandinavischen Ländern vor; sie ist in Südeuropa deutlich seltener. In Schweden wurde über eine Häufigkeit von 50 Fällen pro Jahr auf 100’000 Personen über 50 Jahren berichtet; in Italien sind es 13 Fälle auf 100’000 Personen.(4,5)
Eine Polymyalgie kann isoliert oder aber gleichzeitig mit einer Riesenzellarteriitis auftreten, einer ebenfalls besonders bei älteren Menschen häufigen Vaskulitis. Auch die Riesenzellarteriitis hat eine hohe Prävalenz in Skandinavien oder bei Personen skandinavischer Abstammung.
HLA-Moleküle der Klassen I und II (HLA: human leukocyte antigen) spielen eine Rolle bei der Anfälligkeit auf die Riesenzellarteriitis. Die Assoziation bei Personen mit Polymyalgie ist jedoch von Population zu Population unterschiedlich. Andere genetische Polymorphismen, die mit autoimmunen entzündlichen Erkrankungen zusammenhängen, könnten ebenfalls beteiligt sein. Auch Infekte spielen möglicherweise in der Pathogenese der Polymyalgie eine Rolle.(1)
Geschichte
Die Erstbeschreibungen der Riesenzellarteriitis (Arteriitis temporalis) und der Polymyalgia rheumatica liegen über 100 Jahre zurück. Die Zusammenhänge zwischen den beiden Erkrankungen wurden jedoch erst ab dem Beginn der 1970er Jahre teilweise aufgeschlüsselt; viele Aspekte sind bis heute nicht im Detail geklärt. Frühere Bezeichnungen wie «senile rheumatic gout» oder «periarthrosis humeroscapularis» wurden schliesslich 1957 von «Polymyalgia rheumatica» abgelöst.(6)
Klinisches Bild und Diagnostik
Klinisch ist die Polymyalgia rheumatica charakterisiert durch starke, meist symmetrische Schmerzen und durch Steifigkeit im Schultergürtel, oft auch im Nackenbereich und im Beckengürtel. Distale Manifestationen wie Arthritiden der Handgelenke oder der Knie sind weniger häufig.
Die Symptomatik beginnt häufig abrupt. Die betroffenen Personen können oft den Tag angeben, an dem sie zum ersten Mal aufgetreten ist. Es gibt aber auch Individuen, bei denen die Symptome langsam über Wochen entstehen.
Die Schmerzen sind in der Nacht und am Morgen am stärksten. Die Morgensteifigkeit dauert typischerweise länger als 45 Minuten, oft auch mehrere Stunden an. Die Symptome können nach längeren Ruhephasen auch tagsüber wieder zunehmen.
Die Erkrankung ist für die Betroffenen sehr beeinträchtigend, da Tätigkeiten wie das Heben der Arme, das Anziehen oder Treppensteigen durch die Schmerzen behindert werden. Allgemeinsymptome wie Müdigkeit, Gewichtsverlust oder Fieber kommen in 40 bis 50% der Fälle vor.
Typisch sind eine stark erhöhte Blutsenkungsgeschwindigkeit und ein erhöhtes CRP; die Entzündungsmarker können aber in seltenen Fällen auch normal sein.(2) Rheumafaktor und Anti-Citrullin-Antikörper (CCP-AK) sind meist negativ. Falls der Rheumafaktor oder die CCP-AK positiv sind, muss eine rheumatoide Arthritis mit polymyalgischem Beginn in Betracht gezogen werden, was im Alter nicht selten ist. Es gibt keinen spezifischen Biomarker. Eine rasche Besserung der Symptome unter Steroid-Therapie wurde früher als diagnostischer Hinweis gewertet; da dies aber manchmal noch innerhalb von drei Wochen nicht zutrifft, ist dies kein zuverlässiges Kriterium. Eine Ultraschalluntersuchung kann die diagnostische Genauigkeit verbessern.
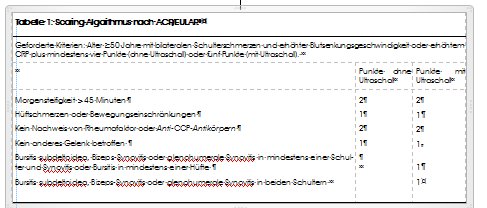
Klassifikationskriterien
Zur Klassifizierung der Polymyalgia rheumatica wurden verschiedene Kriterien vorgeschlagen. Die 2012 vom «American College of Rheumatology» und der «European League Against Rheumatism» (ACR/EULAR) vorgeschlagene Liste (siehe Tabelle 1) gilt noch als provisorisch, da sie erst in wenigen Studien validiert wurde.(7) Diese Klassifikationskriterien sind keine Diagnosekriterien.(8) Die Diagnose wird nach wie vor klinisch gestellt.
Riesenzellarteriitis
Etwa 10 bis 30% der Patientinnen und Patienten mit Polymyalgia rheumatica entwickeln im Krankheitsverlauf eine Riesenzellarteriitis, deren meistgefürchtete Komplikation ein irreversibler Visusverlust ist. Deshalb sollten alle von einer Polymyalgie Betroffenen sorgfältig auf Symptome einer Riesenzellarteriitis hin befragt, untersucht und darauf hingewiesen werden, dass sie bei entsprechenden Anzeichen sofort ärztliche Hilfe aufsuchen müssen.
Typische Symptome einer Arteriitis temporalis sind bohrende Kopfschmerzen temporal, selten auch nur okzipital, Kauschmerzen, berührungsempfindliche Kopfhaut temporookzipital und eine plötzlich auftretende Sehminderung.
Klinisch sind eine verdickte und druckdolente Arteria temporalis und eventuell Strömungsgeräusche über den Aa. subclaviae, Aa. carotides und Aa. axillares typisch. Eine Riesenzellarteriitis kann aber auch extrakraniell mit isolierter Beteiligung der Aorta und der grösseren abgehenden Gefässe auftreten.
Differentialdiagnose
Die Symptomatik der Polymyalgia rheumatica ist unspezifisch; die Differentialdiagnose umfasst deshalb zahlreiche andere Erkrankungen, z.B. entzündliche rheumatische und autoimmune Erkrankungen, Infektionen und Tumoren. Häufige Differentialdiagnosen sind eine polymyalgisch verlaufende Chondrokalzinose und Erkrankungen aus dem Spondylarthrititis-Formenkreis (z.B. Morbus Bechterew, Psoriasis-Arthritis).
Glukokortikoid-Therapie
Die Steroid-Therapie führt bei vielen Personen mit Polymyalgia rheumatica zu einer dramatischen Besserung. Es besteht aber keine Evidenz dafür, dass sie die Wahrscheinlichkeit einer Riesenzellarteriitis senkt.
Anfangsdosis
Die orale Steroid-Verabreichung ist nach wie vor der Hauptpfeiler der Behandlung.(1,3,9) Um die unerwünschten Wirkungen möglichst gering zu halten, muss die Steroid-Therapie individuell mit der kleinsten wirksamen Dosis und mit einer möglichst kurzen Behandlungsdauer festgelegt werden.(10) Es gibt allerdings wenig evidenzbasierte Daten zur optimalen Initialdosis und zur nachfolgenden ausschleichenden Dosisreduktion.(3,7,11)
Eine Dosis zwischen 12,5 und 25 mg Prednisolon (oder Prednison) täglich ist bei den meisten Patientinnen und Patienten wirksam. Dieses Vorgehen wird in den ACR/ EULAR-Empfehlungen von 2015 als Initialdosis empfohlen.(10) Oft bessern sich die Symptome mit dieser Therapie nach 24 bis 72 Stunden, in den meisten Fällen innerhalb der ersten Woche. Zwei prospektive Studien haben jedoch gezeigt, dass nach mehreren Wochen Behandlung ein komplettes Ansprechen auf die Therapie nur bei einem Teil der Betroffenen erreicht wurde. In der einen Studie waren es 45% nach 3 Wochen, in der anderen 73% nach 4 Wochen.(12,13) Der Therapieerfolg sollte deshalb erst nach 2 bsi 4 Wochen geprüft werden.
Verabreichung
Ob die tägliche Steroid-Dosis einmal oder zweimal täglich verabreicht werden soll, wird kontrovers diskutiert. ACR und EULAR empfehlen eine einmal tägliche Verabreichung am Morgen, um das Risiko von unerwünschten Wirkungen zu senken. Manchmal kann aber eine zweimal tägliche Verabreichung zu Beginn der Therapie dazu beitragen, dass die Symptome rascher zurückgehen. Eine kleine Abenddosis kann nach Ansicht einzelner Fachleute auch bei starken Nachtschmerzen, insbesondere bei Dosen unter 5 mg/Tag, sinnvoll sein.(3)
Die Wirksamkeit von verzögert freigesetztem Prednison («modified-release», Lodotra®) bei Polymyalgia rheumatica wurde bisher erst in einer Doppelblindstudie untersucht.(14) Die Studie musste aber vorzeitig beendet werden, da anstelle der geplanten 400 nur 62 Personen aufgenommen werden konnten. Es konnte lediglich ein Trend zu einer besseren Wirksamkeit der am Abend eingenommenen Retardform gegenüber der morgendlichen Einnahme von nicht-retardiertem Prednison gezeigt werden.
Eine intramuskuläre Verabreichung wird in den ACR/ EULAR-Empfehlungen von 2015 als mögliche Alternative genannt, aufgrund der ungenügenden Datengrundlage aber nicht als bevorzugte Verabreichungsform empfohlen.(10)
Dosierung bei Riesenzellarteriitis
Bei einer Riesenzellarteriitis muss sogleich für zwei bis vier Wochen mit hohen Tagesdosen (1 mg/kg Prednisolon oder Prednison, bis zu 60 mg/Tag) behandelt werden. Sofern die Sehkraft oder ein kritisches Organ bedroht erscheint, wird initial für drei Tage eine intravenöse Behandlung mit Methylprednisolon (Solu-Medrol®, 1000 mg/Tag) empfohlen.
Dosisreduktion
Wenn einmal eine deutliche Besserung der Schmerzen und der Entzündungswerte erzielt worden ist, kann die Dosis langsam reduziert werden. Verschiedene Vorgehensweisen wurden vorgeschlagen (siehe Tabelle 2); die Therapie muss in jedem Fall individuell angepasst werden. Bei höheren Startdosen und rascherem Ausschleichen ist die Gefahr von Rückfällen stark erhöht.(15)
Die Therapie muss meist mindestens 1-2 Jahre lang fortgesetzt werden; manchmal ist jedoch eine dauerhafte niedrigdosierte Prednisolon-Therapie notwendig. Wer davon betroffen sein wird, kann aufgrund des bisherigen Wissensstands nicht vorhergesagt werden.
Nebenwirkungen der Glukokortikoid-Therapie
Die längerdauernde Behandlung mit Glukokortikoiden kann zahlreiche unerwünschte Wirkungen haben. Offenbar ist bei der Behandlung einer Polymyalgia rheumatica häufiger mit solchen Problemen zu rechnen als bei anderen rheumatischen Erkrankungen unter vergleichbaren Dosen, und die Morbidität dieser Nebenwirkungen ist höher.(2,16) Der Grund dafür ist bisher unbekannt. Bis zu 81% der Behandelten entwickeln im ersten Jahr unerwünschte Wirkungen.(12) Das Ziel der Behandlung muss daher sein, die niedrigste noch wirksame Steroid-Dosis zu finden. Zudem haben viele Patientinnen und Patienten mit Polymyalgia rheumatica altersbedingte Komorbiditäten, die es zu beachten gilt.
Bekannte Probleme bei längerfristiger Gabe besonders höherer Prednisolon-Dosen sind das iatrogene Cushing-Syndrom mit Vollmondgesicht, Gewichtszunahme und Stammfettsucht, Osteoporose, Ödeme, Blutdruckanstieg, Muskelschwäche und -atrophie, abnorme Glukosetoleranz bis zum Diabetes, Hautveränderungen (Striae, Ekchymosen, Hirsutismus), psychische Störungen (Depression, selten eigentliche Psychosen) und Störungen der Sexualfunktion. Schon relativ niedrige Steroid-Dosen bewirken eine Abnahme der Knochendichte. Weitere mögliche Probleme sind: Katarakt, Glaukom, aseptische Knochennekrose, Verzögerung der Wundheilung, gestörte Immunabwehr mit erhöhter Infektanfälligkeit, Pseudotumor cerebri, Pankreatitis oder Blutbildveränderungen. Beim Absetzen der Steroide können sich wegen der Suppression der Nebennierenrinde die Symptome einer iatrogenen Addison-Krankheit ausbilden.
Bei einer Polymyalgia rheumatica sowie bei Riesenzellarteriitis ist das Frakturrisiko deutlich erhöht. In einer retrospektiven Kohortenstudie wurde im Vergleich zu den Kontrollgruppen bei Personen mit einer Polymyalgie ein um 63% und bei solchen mit einer Riesenzellarteriitis ein um 67% höheres Frakturrisiko gefunden.(17) Es ist deshalb wichtig, einen adäquaten Vitamin-D-Status und eine genügende Kalziumzufuhr sicherzustellen. Um Personen mit einem erhöhten Frakturrisiko rechtzeitig zu identifizieren, soll initial eine Knochendichtemessung erfolgen. Auch eine eigentliche Osteoporose-Prophylaxe (z.B. mit einem Bisphosphonat) ist in Betracht zu ziehen.(18,19)
Steroidsparende Komedikation
Bisher gibt es für die Polymyalgia rheumatica keine Alternative zur Glukokortikoid-Therapie, die durch klare Evidenz belegt wäre. Bei Personen, die eine langdauernde Behandlung benötigen, kann die Kombination mit einem anderen Wirkstoff erwogen werden, um die Steroid-Dosis zu senken. Eine Vorhersage, bei wem dies von Vorteil sein wird, ist aber aufgrund der bisher vorhandenen Daten nicht möglich.
Methotrexat wurde in verschiedenen Studien als steroidsparende Komedikation bei Polymyalgia rheumatica untersucht, mit widersprüchlichen Resultaten.(20-22) Gemäss den Empfehlungen von ACR und EULAR kann die Verabreichung von Methotrexat bei Personen erwogen werden, bei denen ein hohes Rezidivrisiko, ein hohes Risiko für eine langdauernde Steroid-Therapie oder individuell ein hohes Risiko für Steroid-Nebenwirkungen besteht.(1,10) Dabei ist ein fachärztliches Konsilium obligat.
Tocilizumab (Actemra®) ist ein Interleukin-6-Rezeptor-Antagonist, der zur Basistherapie verschiedener rheumatischer Erkrankungen und in Kombination mit einer ausschleichenden Glukokortikoidtherapie für die Therapie der Riesenzellarteriitis zugelassen ist. Über eine Anwendung bei Polymyalgie wurde in retrospektiven Studien und Fallserien berichtet;(23)adäquate kontrollierte Studien fehlen jedoch bisher. Das Medikament kann deshalb nicht generell zur Anwendung bei Polymyalgie empfohlen werden (ausserhalb von Studien).
In zwei kleinen Fallserien wurde über Leflunomid (Arava® u.a.) als wirksame und gut verträgliche steroidsparende Komedikation berichtet.(24, 25) Die Verabreichung von Leflunomid ist bei Polymyalgia rheumatica aber ebenfalls eine «Off-label»-Anwendung.
Für den Einsatz von TNF-alpha-Hemmern bei Polymyalgia rheumatica wurde bisher kein Nutzen nachgewiesen, weshalb von ihrer Verwendung abgeraten wird. Auch andere Wirkstoffe wie Azathioprin (Imurek® u.a.), Mycophenolat-Mofetil (Cellcept® u.a.), Cyclophosphamid (Endoxan®), Ciclosporin (Sandimmun® u.a.) oder Dapson werden aufgrund fehlender oder ungünstiger Studienresultate nicht empfohlen.
Schlussfolgerungen
Eine Polymyalgia rheumatica kann schwierig zu diagnostizieren sein.
Glukokortikoide sind nach wie vor die Therapie der Wahl; sie sind meistens gut wirksam, haben aber zahlreiche unerwünschte Wirkungen, die eine engmaschige Kontrolle erfordern. Eine sorgfältige Überwachung ist auch notwendig, um eine Riesenzellarteriitis rechtzeitig zu erkennen.
Bisher ist keine optimale steroidsparende Kombinationstherapie verfügbar. Die Wirksamkeit von Methotrexat bei Polymyalgia rheumatica ist unter Fachleuten umstritten; ein Einsatz wird vor allem bei Personen mit Rezidiven, bei langdauernder Steroid-Therapie oder bei Steroid-Nebenwirkungen empfohlen. Für Tocilizumab und Leflunomid gibt es erste Berichte über eine mögliche Verwendung als steroidsparende Komedikation, die aber noch in randomisierten Studien bestätigt werden müssen.
Literatur
- 1) González-Gay MA et al. Lancet 2017; 390: 1700-12
- 2) Liew DF et al. Aust Prescr 2018; 41: 14-9
- 3) Camellino D, Dejaco C. Reumatismo 2018; 70: 59-66
- 4) Schaufelberger C et al. Br J Rheumatol 1995; 34: 261-4
- 5) Salvarani C et al. Arthritis Rheum 1991; 34: 351-6
- 6) Hunder GG. Mayo Clin Proc 2006; 81: 1071-83
- 7) Nielsen BD, Dasgupta B, Reumatismo 2018; 7: 1-9
- 8) Dasgupta B et al. Arthritis Rheum 2012; 64: 943-54
- 9) Buttgereit F et al. JAMA 2016; 315: 2442-58
- 10) Dejaco C et al. Ann Rheum Dis 2015; 74: 1799-807
- 11) Dejaco C et al. Ann Rheum Dis 2015; 74: 1808-17
- 12) Hutchings A et al. Arthritis Rheum 2007; 57: 803-9
- 13) Matteson EL et al. J Rheumatol 2012; 39: 795-803
- 14) Cutolo M et al. RMD Open 2017; 3: e000426
- 15) Kremers HM et al. J Rheumatol 2005; 32: 65-73
- 16) Hoes JN et al. Ann Rheum Dis 2009; 68: 1833-8
- 17) Paskins Z et al. BMC Med 2018; 16: 4
- 18) Schweizerische Gesellschaft für Rheumatologie. https://www.rheuma-net.ch/de/fachinformationen/behandlungsempfehlungen
- 19) Grossman JM et al. Arthritis Care Res (Hoboken) 2010; 62: 1515-26
- 20) van der Veen MJ et al. Ann Rheum Dis 1996; 55: 218-23
- 21) Caporali R et al. Ann Intern Med 2004; 141: 493-500
- 22) Ferraccioli G et al. J Rheumatol 1996; 23: 624-8
- 23) González-Gay MA et al. Expert Opin Pharmacother 2018; 11: 1235-44
- 24) Adizie T et al. Int J Clin Pract 2012; 66: 906-9
- 25) Diamantopoulos AP et al. Biomed Res Int 2013; 120638
Standpunkte und Meinungen
- Es gibt zu diesem Artikel keine Leserkommentare.
Copyright © 2024 Infomed-Verlags-AG
PK1053
Gratisbuch bei einem Neuabo!
pharma-kritik abonnieren
-
Jahrgang 45 / 2023
Jahrgang 44 / 2022
Jahrgang 43 / 2021
Jahrgang 42 / 2020
Jahrgang 41 / 2019
Jahrgang 40 / 2018
Jahrgang 39 / 2017
Jahrgang 38 / 2016
Jahrgang 37 / 2015
Jahrgang 36 / 2014
Jahrgang 35 / 2013
Jahrgang 34 / 2012
Jahrgang 33 / 2011
Jahrgang 32 / 2010
Jahrgang 31 / 2009
Jahrgang 30 / 2008
Jahrgang 29 / 2007
Jahrgang 28 / 2006
Jahrgang 27 / 2005
Jahrgang 26 / 2004
Jahrgang 25 / 2003
Jahrgang 24 / 2002
Jahrgang 23 / 2001
Jahrgang 22 / 2000
Jahrgang 21 / 1999
Jahrgang 20 / 1998
Jahrgang 19 / 1997
Jahrgang 18 / 1996
Jahrgang 17 / 1995
Jahrgang 16 / 1994
Jahrgang 15 / 1993
Jahrgang 14 / 1992
Jahrgang 13 / 1991
Jahrgang 12 / 1990
Jahrgang 11 / 1989
Jahrgang 10 / 1988
Kennen Sie "100 wichtige Medikamente" schon?
Die Liste der 100 Medikamente sehen Sie auf der Startseite von 100 Medikamente.